ĐẠI CƯƠNG
-
Rung nhĩ là hình thái rối loạn nhịp tim nhanh, thường gặp nhất. Rung nhĩ là rối loạn nhịp xuất phát từ tâm nhĩ khi các hoạt động điện đồng bộ bị thay thế bằng các hoạt động điện hỗ loạn, dẫn đến sự co bóp không đồng bộ và giãn tâm nhĩ.
-
==Phân loại rung nhĩ: cơn rung nhĩ trên 30s được phân loại theo ESC 2016:==
-
Rung nhĩ phát hiện lần đầu hoặc rung nhĩ tái phát
-
Rung nhĩ cơn kịch phát (có thể kéo dài tới 7 ngày, thường tự hết trong 48 giờ)
-
Rung nhĩ dai dẳng (nếu chuyển nhịp về nhịp xoang bằng bất kỳ phương pháp nào hoặc kéo dài trên 7 ngày bất kể cách kết thúc như nào)
-
-
Ngoài ra còn phân thành:
-
Rung nhĩ đơn độc hay rung nhĩ vô căn
-
Rung nhĩ thứ phát sau nguyên nhân cấp tính: cường giáp, ngộ độc rượu cấp hoặc sau phẫu thuật tim
-
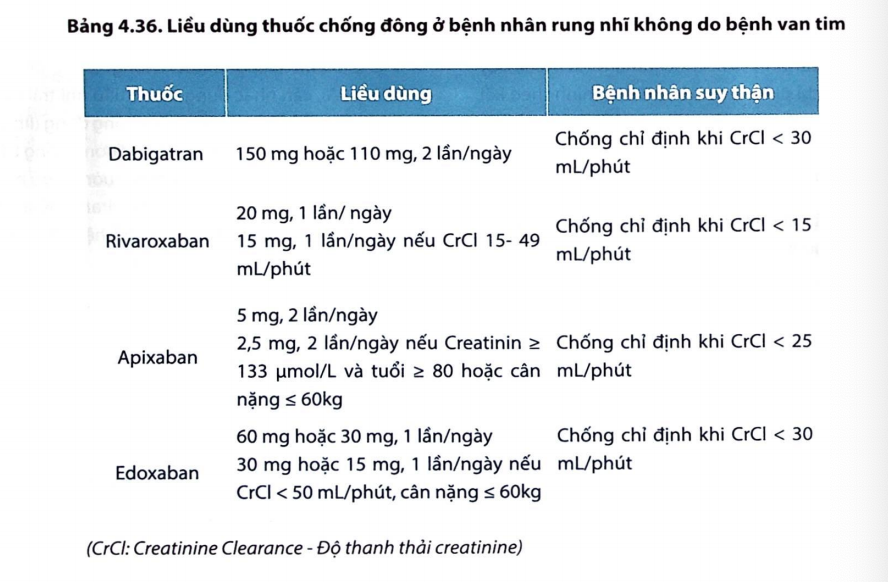
Lâm sàng: Rung nhĩ do bệnh van tim (hẹp van hai lá từ mức độ vừa/đã thay van) và rung nhĩ không do bệnh van tim → chiến lược sử dụng chống đông, dự phòng đột quỵ
-
Chẩn đoán rung nhĩ
1. Lâm sàng:
- Có thể không có triệu chứng
- Phần lớn bệnh nhân hội hộp đánh trống ngực, khó thở, đau ngực, chóng mặt, vã mồ hôi.
- Một sốt trường hợp biến chứng tắc mạch là biểu hiện đầu tiên của bệnh
- Nghe tim: thấy loạn nhịp hoàn toàn, cường độ T1 thay đổi, có thể thấy những dấu hiệu của bệnh van tim.
- Một số biểu hiện của nguyên nhân: cường giáp, bệnh lý phổi,…
2. Cận lâm sàng:
-
ECG: sóng f lăn tăn (350-600 lần/phút), nhịp thất không đều
-
BN có WPW: tần số thất nhanh có thể lên 300 lần/phút → gây rung thất
-
Rung nhĩ + Block AV III → biểu hiện, nhịp thoát thất chậm và đều
-
Rung nhĩ + Dẫn truyền lệch hướng → QRS sẽ giãn rộng
-
Có thể gặp biến đổi ST-T do tần số nhanh, do tác động của digoxin hoặc do bệnh tim mạch nền.
-
-
Siêu âm qua thành ngực
-
Đánh giá bệnh lý thực tổn gây ra rung nhĩ
-
Đánh giá chức năng thất trái
-
Phân tầng nguy cơ đột quỵ và loại trừ huyết khối buồng tim trước khi chuyển nhịp về nhịp xoang.
-
Kích thước nhĩ trái là yếu tố quan trọng để tiên lượng khả năng duy trì nhịp xoang sau chuyển nhịp của bệnh nhân.
-
-
Siêu âm qua thực quản: là phương pháp tốt nhất đánh giá sự tồn tại huyết khối trong các buồng tim, phân tầng nguy cơ đột quỵ
-
Các xét nghiệm, thăm dò tìm nguyên nhân và biến chứng
-
Chức năng tuyến giáp
-
XQ ngực: bóng tim to, phù phổi, khối trong lồng ngực, vôi hoá van (VD: hẹp van hai lá)
-
Chức năng thận, điện giải đồ: tăng kali máu, suy thận
-
Troponin: tăng trong HCVC, tăng nhẹ sau sốc điện, tăng trong bất kỳ nhịp nhanh kéo dài nào mà không có BMV đi kèm.
-
Siêu âm mạch máu hoặc chụp CLVT.
-
Important
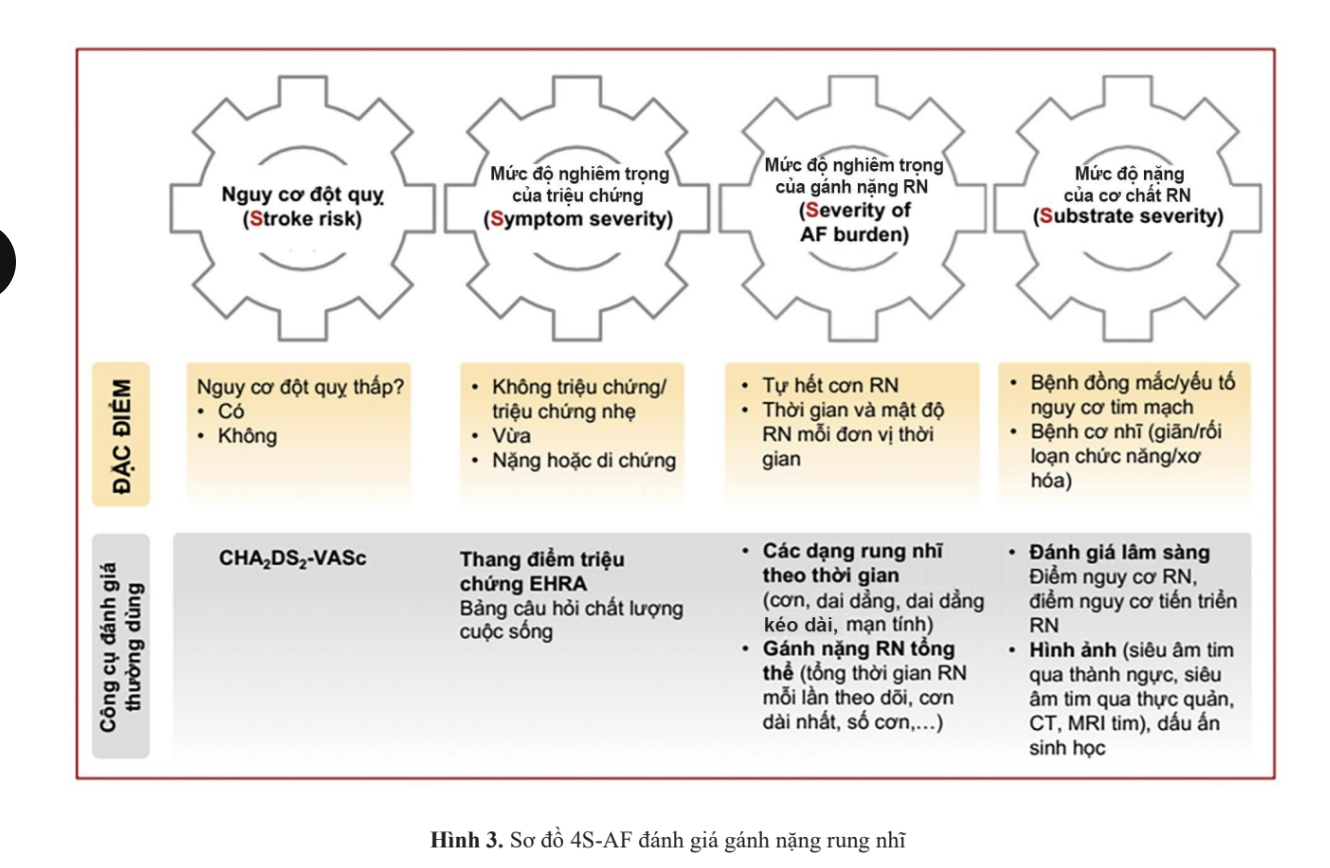
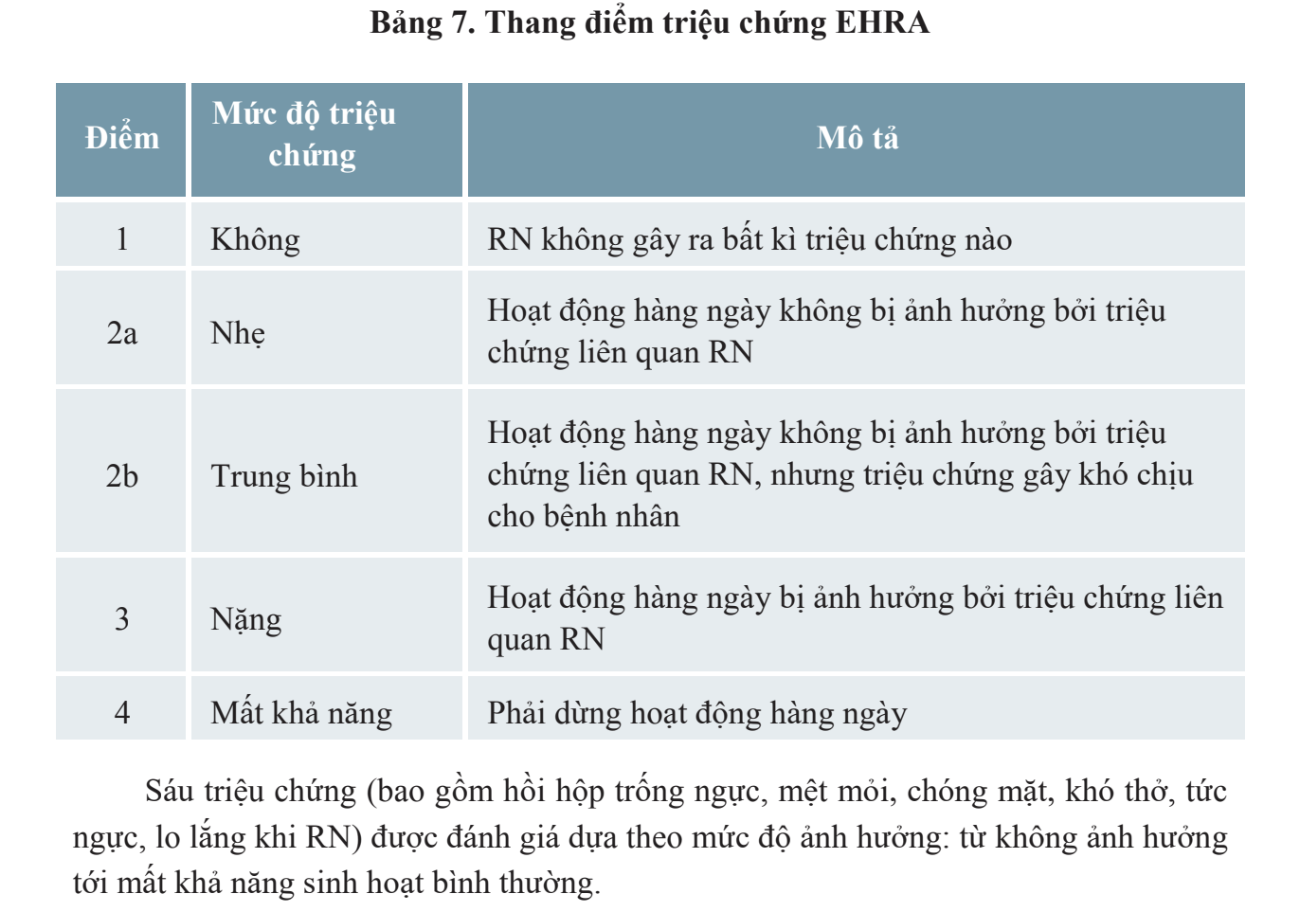
Đánh giá gánh nặng rung nhĩ (Hội TMVN 2022)
Điều trị
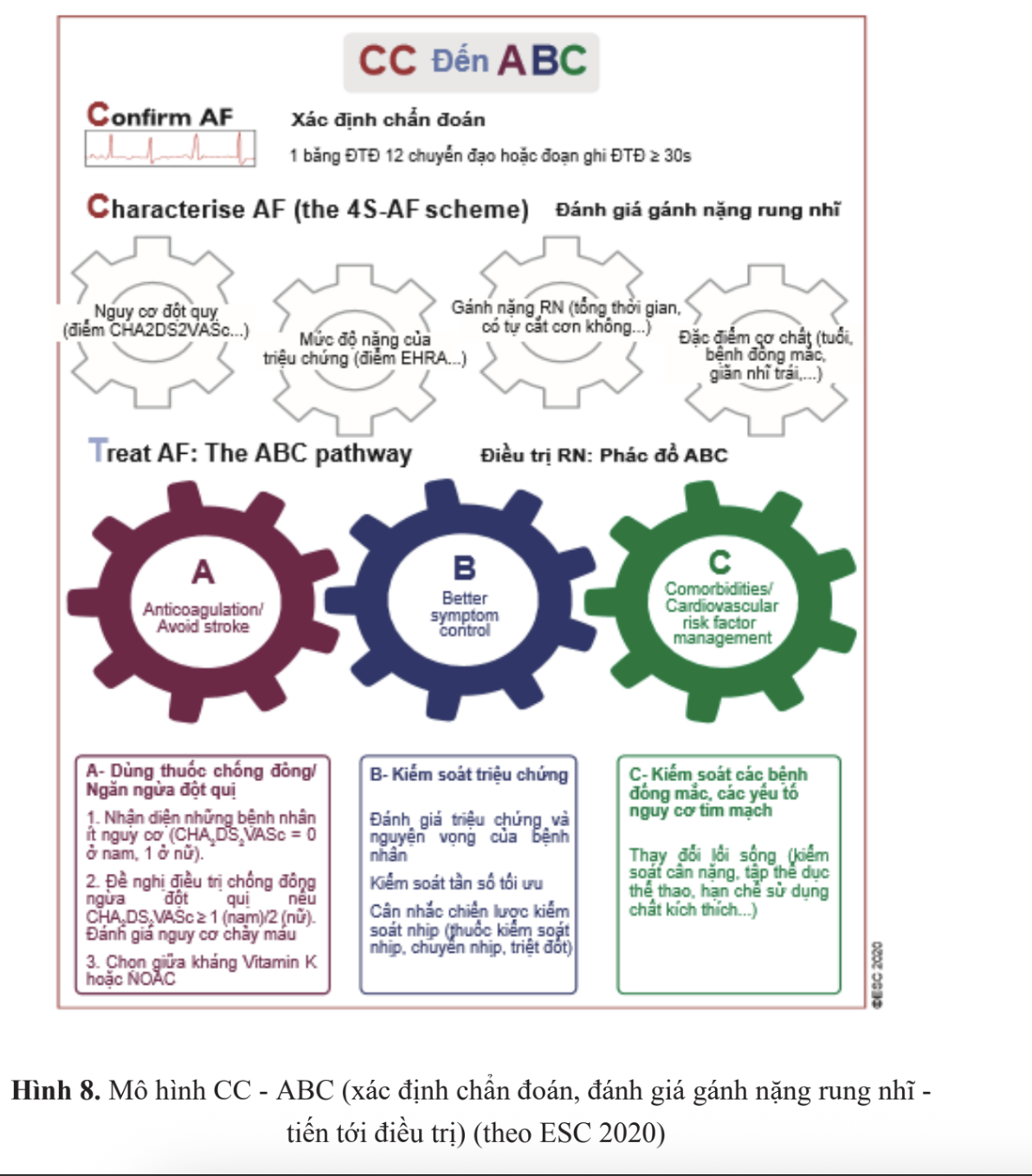
Important
3 vấn đề cơ bản:Kiểm soát tần số đáp ứng thấtDự phòng biến chứng huyết khối tắc mạchChuyển nhịp xoang và duy trì nhịp xoang.
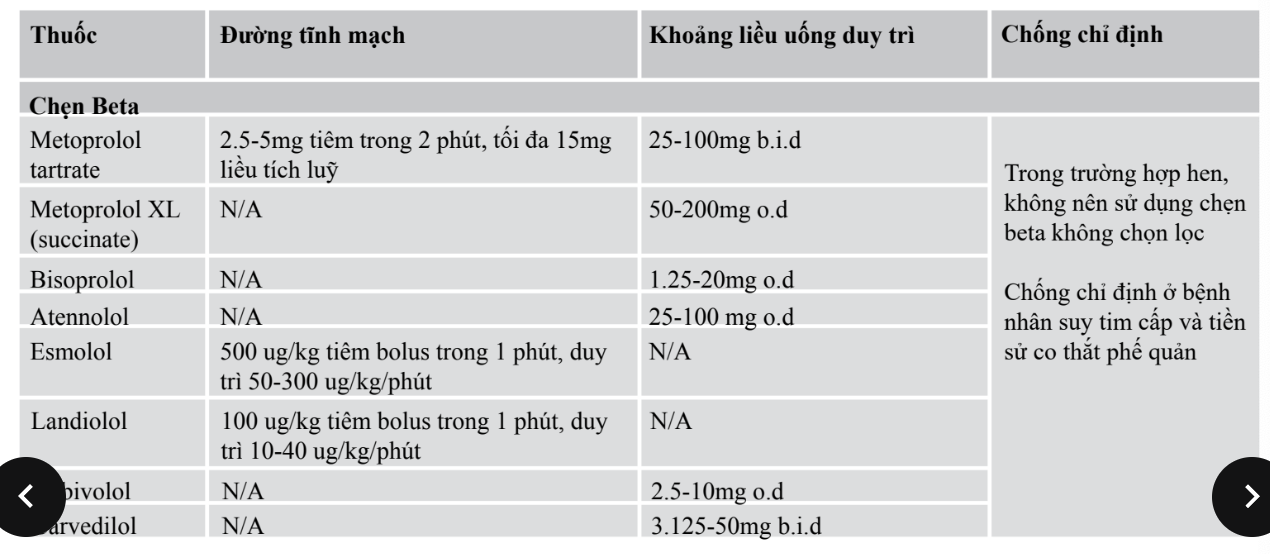
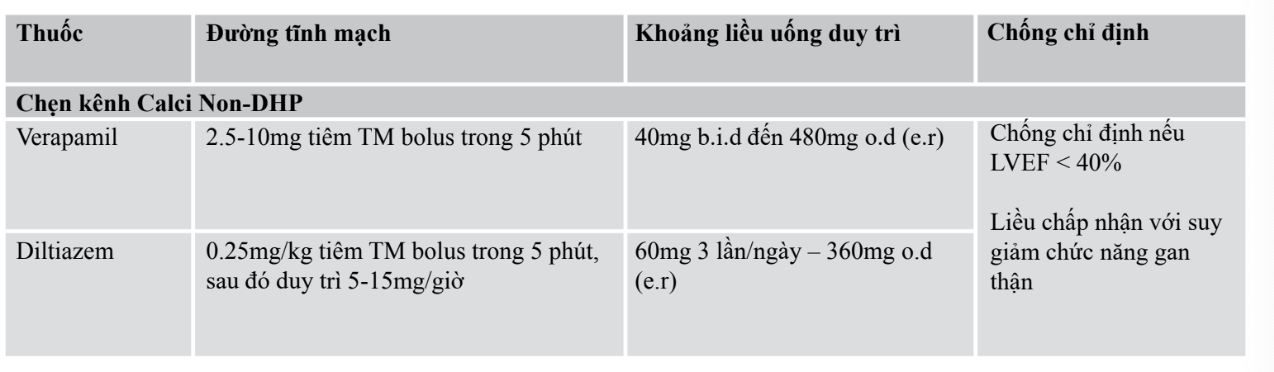
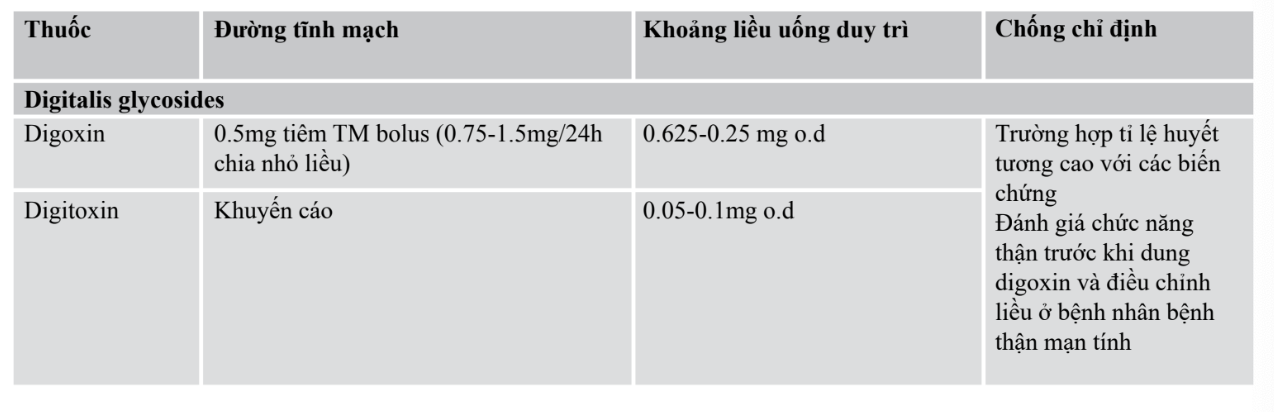
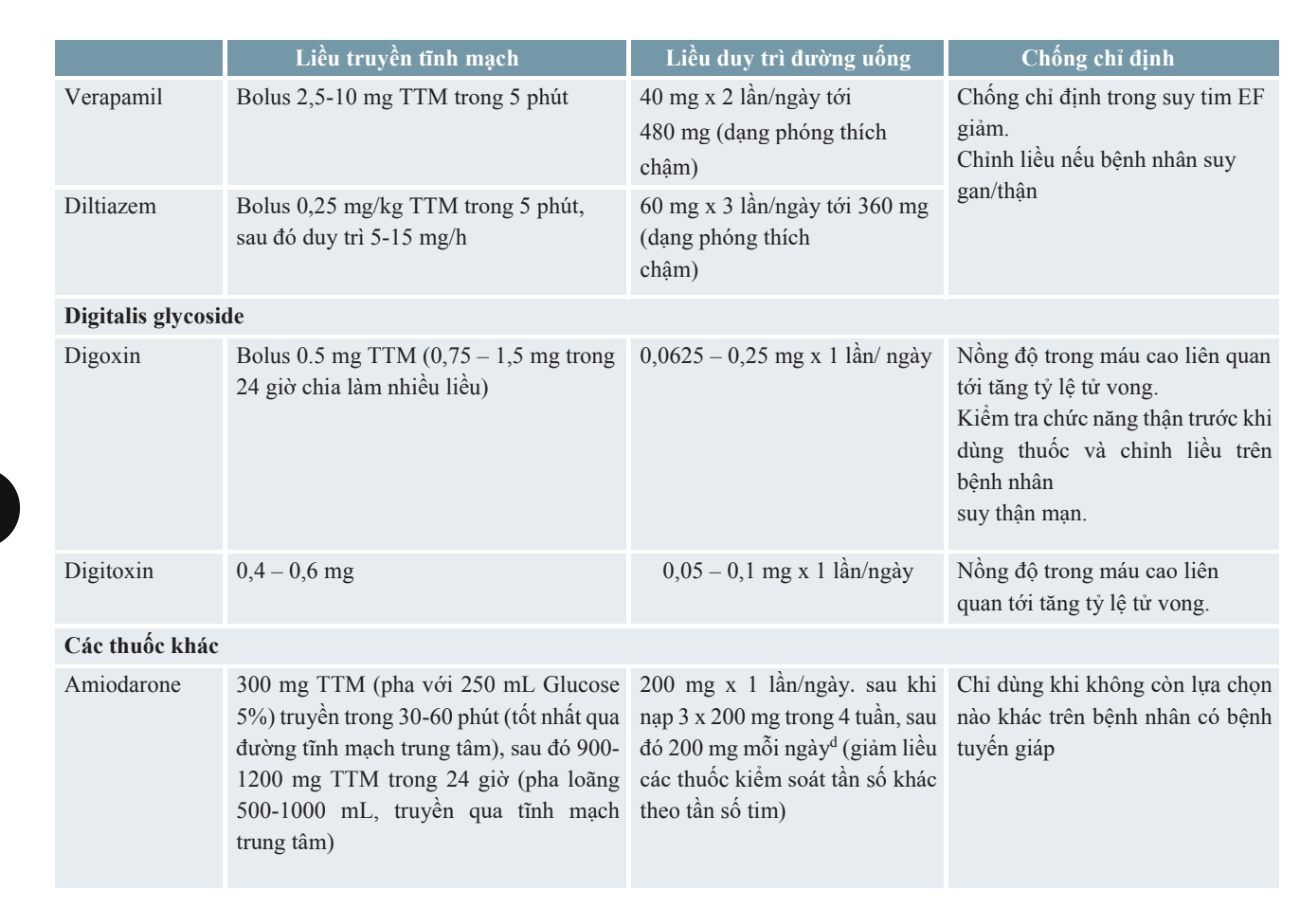
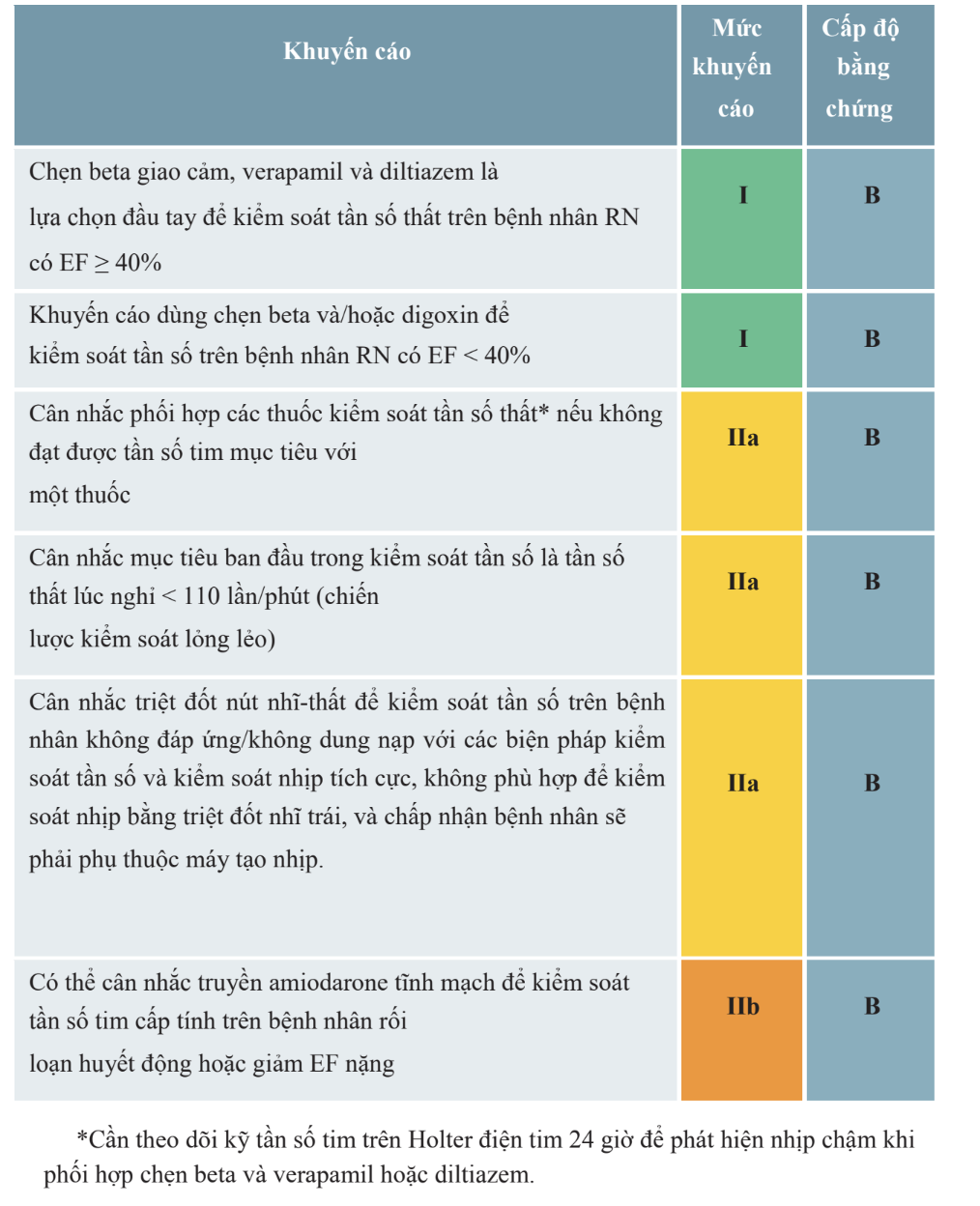
1. Kiểm soát tần số đáp ứng thất. - kiểm soát tần số
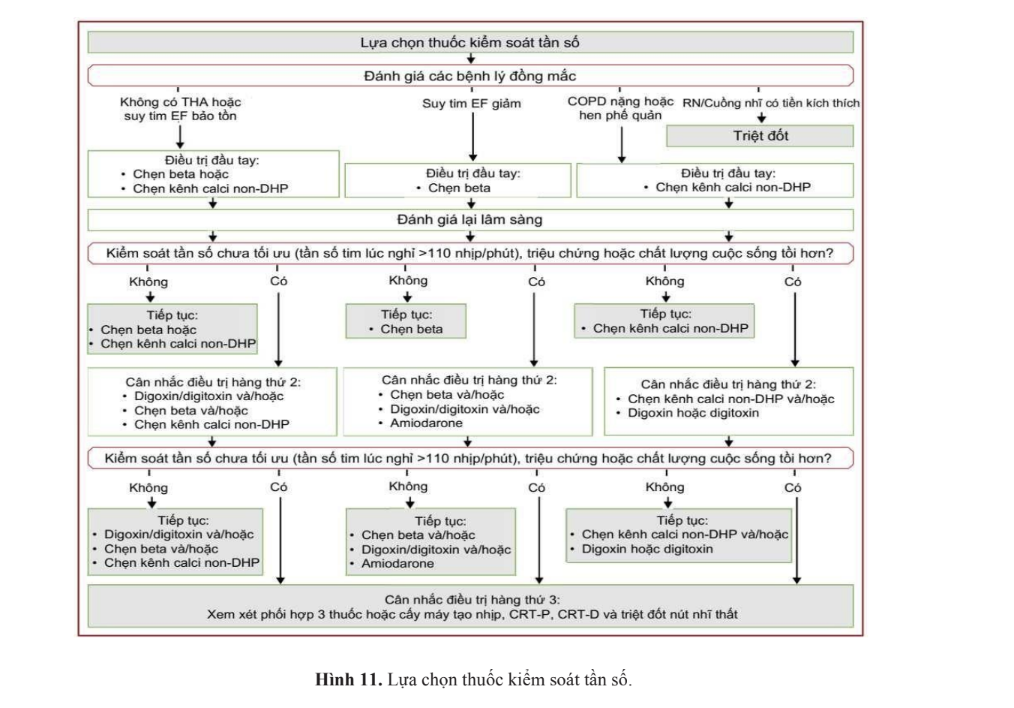
Mục tiêu kiểm soát nhịp thất là < 110 chu kỳ/phút khi nghỉ
- BN RN có EF > 40% thì chẹn beta, verapamil, diltiazem hoặc digoxin là thuốc đầu tay.
- BN RN có EF ≤ 40% thì chẹn beta hoặc digoxin là thuốc đầu tay.
- ==Trong điều trị cấp cứu cơn rung nhĩ, BN cần được ưu tiên kiểm soát tần số thất== → Chẹn beta và chẹn calci được ưu tiên sử dụng.
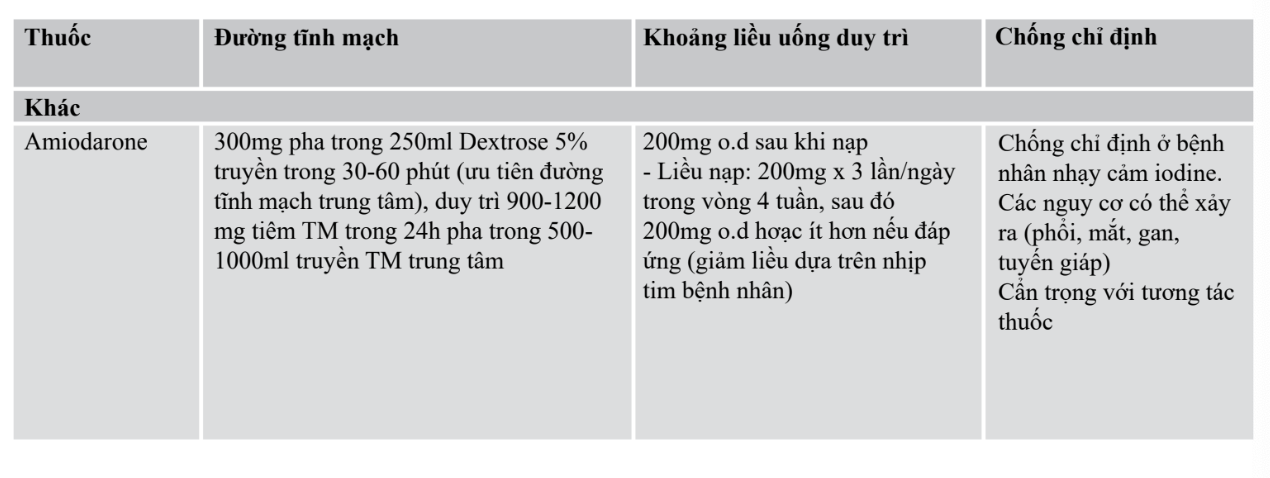
- ==Nếu không kiểm soát được bằng các thuốc trên== có thể phối hợp thêm Amiodarone đường TM và duy trì bằng đường uống
- Nếu BN rung nhĩ nhanh ==kèm huyết động không ổn định hoặc rung nhĩ nền có WPW== cần được sốc điện chuyển nhịp cấp cứu có thể sử dụng an thần hoặc gây mê toàn thân
- Triệt bỏ đường dẫn truyền phụ bằng năng lượng tần số radio qua đường ống thông là biện pháp cần được lựa chọn hàng đầu điều trị rung nhĩ trên nền hội chứng WPW
- Đốt cắt nút nhĩ thất kết hợp với tạo nhịp được chỉ định khi rung nhĩ đáp ứng thất nhanh gây triệu chứng không đáp ứng điều trị nội khoa
- Cấy máy tạo nhịp khi rung nhĩ đáp ứng thất chậm có triệu chứng hay rung nhĩ trong hòi chứng suy nút xoang
2. Dự phòng biến chứng huyết khối, tắc mạch


-
BN RN có nguy cơ tắc mạch cao (==CHA2DS2 ≥ 2, hoặc ≥1 thì cân nhắc, RN kèm cơ tim phì đại hoặc amyloidosis tim==) → chỉ định thuốc kháng đông
-
Chỉ định thuốc kháng đông phù thuộc vào nguyên nhân và nguy cơ huyết khối
-
==RN do bệnh van tim== → bắt buộc sử dụng kháng vitamin K (chỉnh liều theo INR)
-
PT-INR 2-3 với bệnh nhân hẹp van hai lá vừa nặng hoặc có van sinh học
-
PT-INR 2,5-3,5 với bệnh nhân mang van cơ học có từ một yếu tố nguy cơ trở lên: van hai lá hoặc van ba lá cơ học, tiền sử thuyên tắc huyết khối, rung nhĩ, hẹp van hai lá mọi mức độ, EF < 35%
-
Nếu bệnh nhân đã điều trị kháng vitamin K với liều đích mà vẫn bị biến cố thuyên tắc huyết khối → khuyến cáo thêm aspirin 75-100 mg/24 giờ.
-
ESC 2024: ==Chuyển sang DOAC== được khuyến cáo cho các bệnh nhân đủ điều kiện đã không duy trì được thời gian trong khoảng trị liệu thích hợp trên VKA (TTR < 70%) để phòng ngừa tắc mạch và xuất huyết nội sọ (IB)
-
-
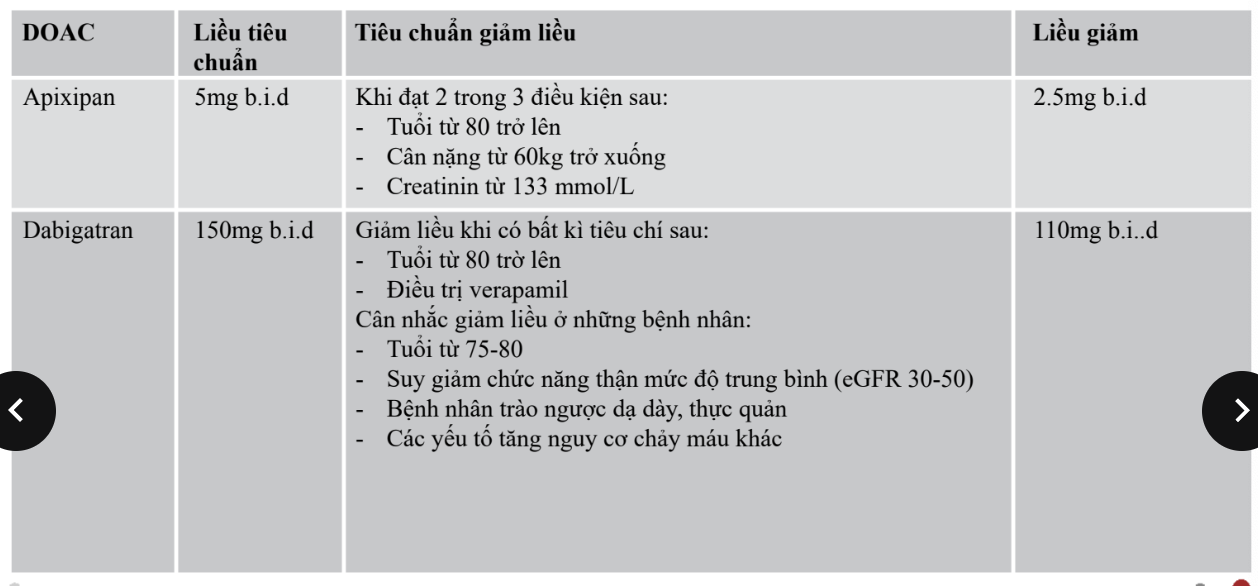
==RN không do bệnh van tim (Không có van tim nhân tạo hoặc hẹp van 2 lá từ vừa → nặng)== → dựa vào thang điểm CHA2DS2-VA, quyết định dùng kháng đông → đầu tay là NOACs. (chỉnh liều theo mức lọc cầu thận)
-
BN từ 75 tuổi trở lên, ==duy trì điều trị VKA== thay vì DOAC ổn định về lâm sàng trên VKA với nhiều loại thuốc khác nhau để phòng ngừa nguy cơ chảy máu quá mức (IIb)
-
Không khuyến cáo sử dụng thuốc chống kết tập tiểu cầu thay thế cho thuốc cho thuốc chống đông để phòng ngừa đột quỵ thiếu máu cục bộ và tắc mạch.
-
CCĐ với CĐ đường uống: xuất huyết nặng đang tiến triển, các bệnh lý liên quan(giảm tiểu cầu nặng < 50K, thiếu máu nặng đang làm chẩn chẩn đoán), biến cố XH nặng vừa xảy ra (xuất huyết não).

-
-
BN đang sử dụng Kháng vitamin K cần phẫu thuật cấp cứu, có thể ==sử dụng huyết tương tươi đông lạnh== để trung hoà tác dụng chống động
-
Quản lý chảy máu ở bệnh nhân sử dụng thuốc chống đông:

-
BN phẫu thuật thường quy mà nguy cơ tắc mạch thấp có thể dừng chống đông với khoảng thời gian ngắn (<1 tuần) mà không cần bắc cầu heparin, với bệnh nhân nguy cơ tắc mạch cao - trung bình cần liên tục duy trì chống đông quanh phẫu thuật
-
Bít tiểu nhĩ trái bằng phẫu thuật được chỉ định cho bệnh nhân rung nhĩ có nguy cơ tắc mạch cao nhưng có chống chỉ định thuốc chống đông kéo dài


3. Chuyển nhịp và duy trì nhịp xoang - kiểm soát nhịp
Kiểm soát nhịp được chỉ định nhằm cải thiện triệu chứng ở bệnh nhân đã kiểm soát tần số thất tối ưu.
-
==Chuyển nhịp bằng thuốc==

-
==Chuyển nhịp bằng sốc điện được chỉ định khi:==
-
Chuyển nhịp bằng thuốc không kết quả
-
RN có đáp ứng thất nhanh và rối loạn huyết động, suy tim nặng, thiếu máu cơ tim tiến triển
-
Rung nhĩ trên nền hồi chứng WPW có đáp ứng thất nhanh và ảnh hưởng huyết động.
Phối hợp với thuốc để tăng tỷ lệ chuyển nhịp xoang và duy trì nhịp xoang sau sốc điện: hàng đầu là amiodarone.
-
Triệu đốt bằng catheter nhằm cô lập các tĩnh mạch phổi và các vùng điện thế thấp.
-
Phẫu thuật điều trị rung nhĩ.
-
==Điều trị chống đông khi chuyển nhịp:==
-
BN rung nhĩ kéo dài trên 48 giờ hoặc không rõ thời gian xuất hiện, phải điều trị chống đông hiệu quả ít nhất 3 tuần và 4 tuần sau chuyển nhịp hoặc siêu âm thực quản xác định huyết khối trong buồng tim
-
Trong trường hợp cần chuyển nhịp cấp cứu phải dùng heparin TM (đạt APTT mục tiêu từ 1,5-2 lần thời gian chứng) và điều trị gối đầu bằng kháng vitamin K ít nhất 4 tuần sau đó
-
BN rung nhĩ kéo dài dưới 48 giờ, có thể chuyển nhịp cấp cứu nếu cần thiết mà không cần điều trị chống đông trước.
-
Nếu có điều kiện, cần làm siêu âm với đầu dò qua thực quản để loại trừ huyết khối trong nhĩ trái trước khi chuyển nhịp xoang cho mọi trường hợp rung nhĩ.
-
Rung nhĩ trong một số trường hợp đặc biệt
Rung nhĩ trên bệnh nhân có rối loạn huyết độngRLHĐ ở BN rung nhĩ có đáp ứng tần số thất cao cần can thiệp sớm → sốc điện và sử dụng chống đông sớm nhất có thể
HCVC, can thiệp ĐMV qua gia và HCVM trên bệnh nhân RN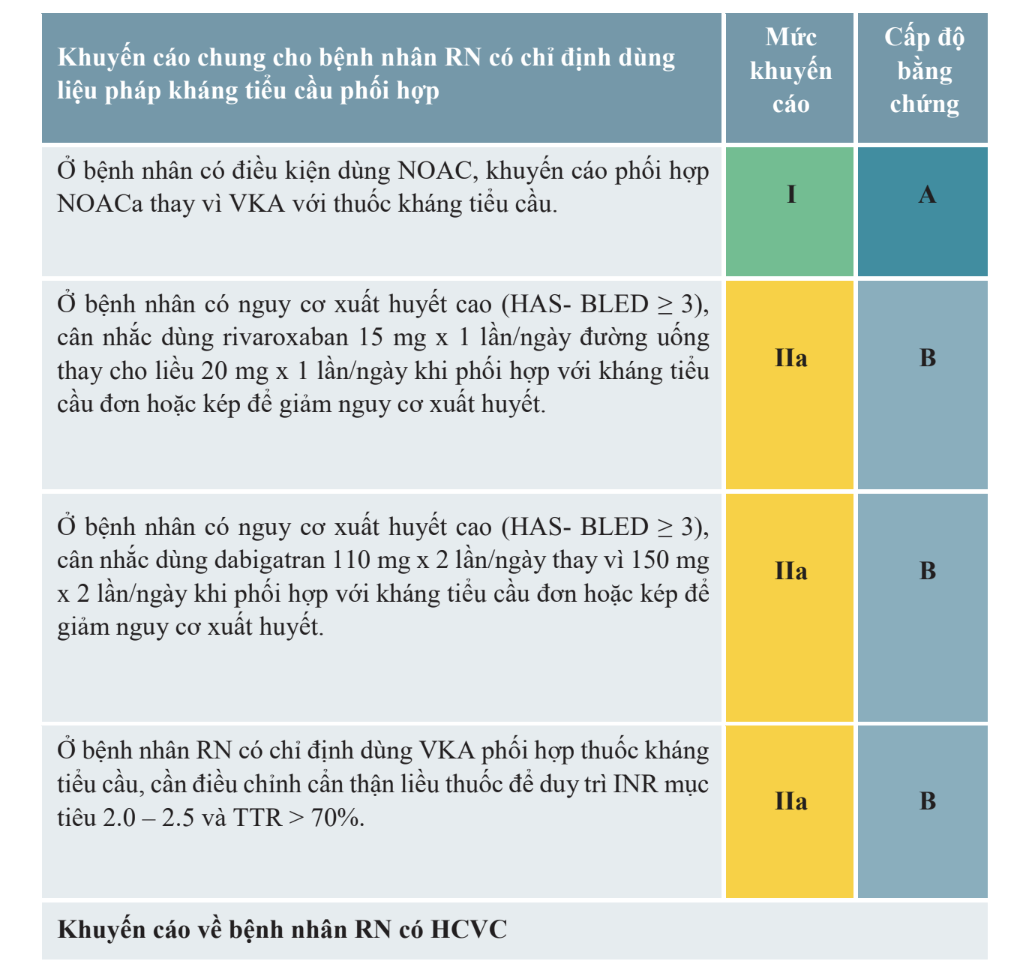

Đột quỵ não cấp với NMN trên bện hoặc TIA nhân rung nhĩ.BN dùng VKA có INR < 1.7 vẫn đủ điều kiện sử dụng tiêu sợi huyếtBN dùng NOAC, đánh giá mức độ chống đông qua thời gian aPTT hoặc TT (với dabigatran), mức độ anti-Xa (với các thuốc ức chế yếu tố Xa). Nếu bệnh nhân sài NOAC liều cuối ≥ 48 giờ và chức năng thận bình thường thì có thể sử dụng TSH an toàn.BN được chống đông đầy đủ nên cân nhắc can thiệp nội mạch. BN sử dụng dabigatran có thể TSH sau khi trung hoà bằng idarucizumab.Dự phòng thứ phát đột quỵ/tắc mạch hệ thống trên BN RN vừa bị NMN hoặc TIA bao gồm dự phòng đột quỵ tái phát sớm (trong 2 tuần) và dự phòng lâu dài sau đó.Quan điểm tim mạch, chống đông đường uống cần được khởi động lại càng sớm càng tốt khi tình trạng thần kinh cho phép (đa phần trong 2 tuần)Không ủng hộ dùng chống đông đường uống thường quy trên BN NMN cấp không rõ căn nguyên hoặc không tìm thấy nguồn gốc huyết khối mà chưa ghi nhận RN → tuy nhiên một số đối tượng hưởng lợi từ NOAC tối ưu trên bệnh nhân bị đột quỵ vô căn (tuổi ≥ 75, suy thận, giãn lớn nhĩ trái)Thang điểm C2HEST: COPD/BMV tính 1 điểm, THA 1 điểm ≥75 tuổi tính 2 điểm, suy tim tính 2 điểm, cường giáp tính 1 điểm)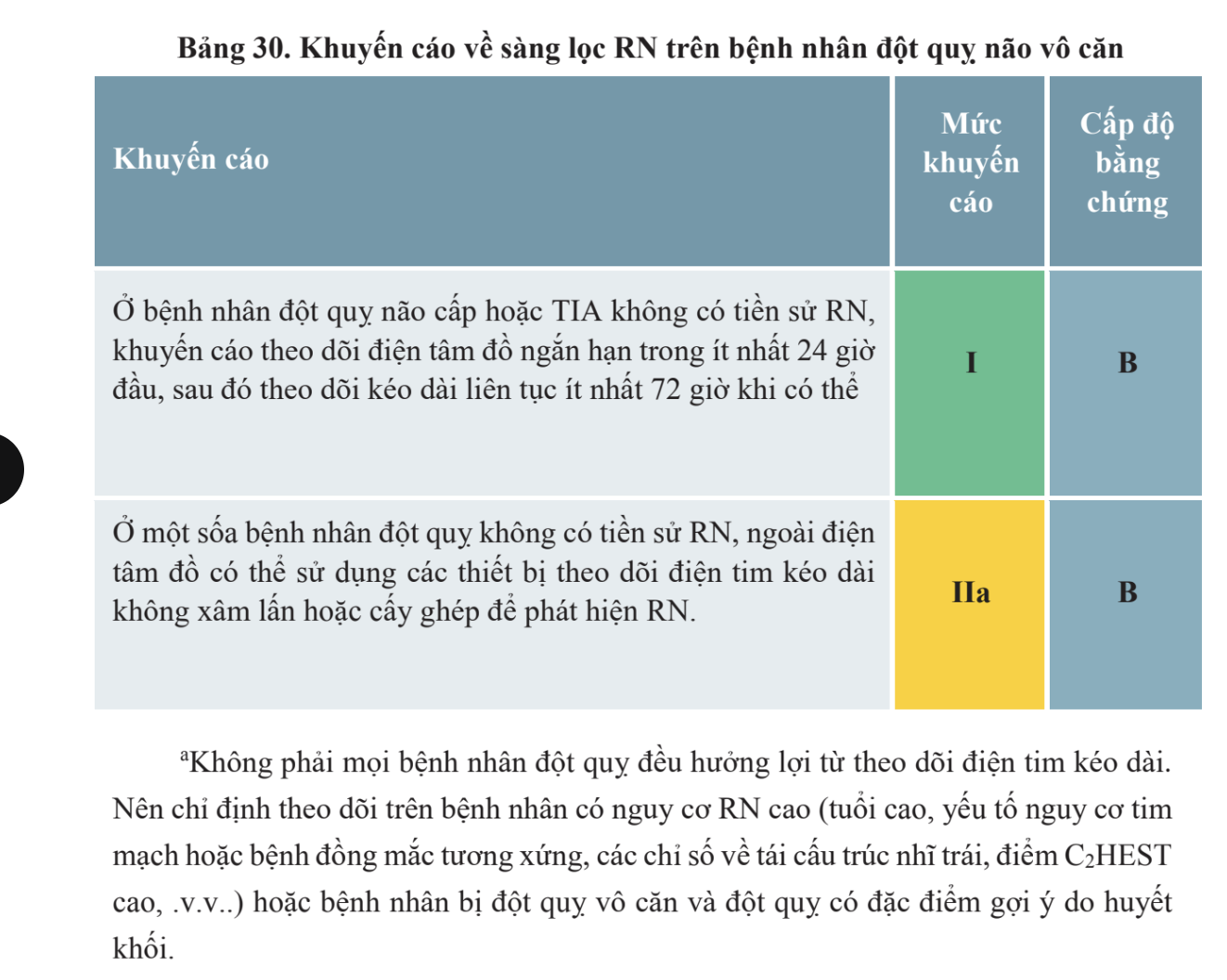

-