Important
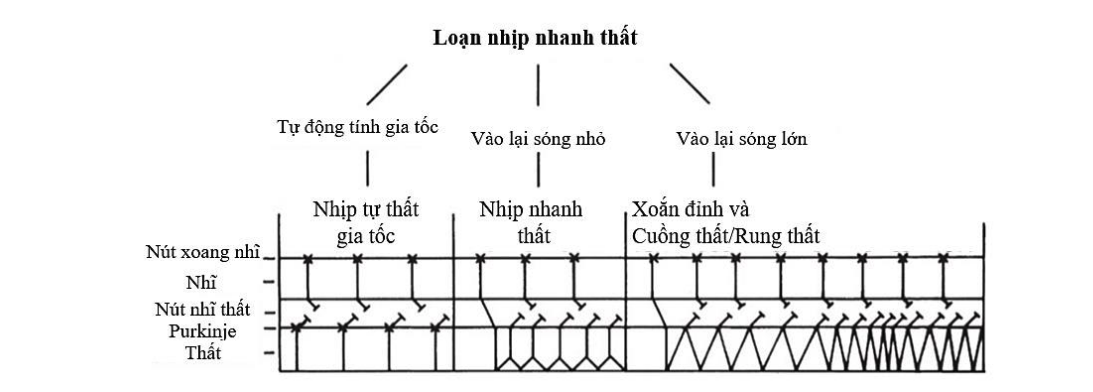
Phương pháp chẩn đoán nhịp nhanh có phức bộ dãn rộng:
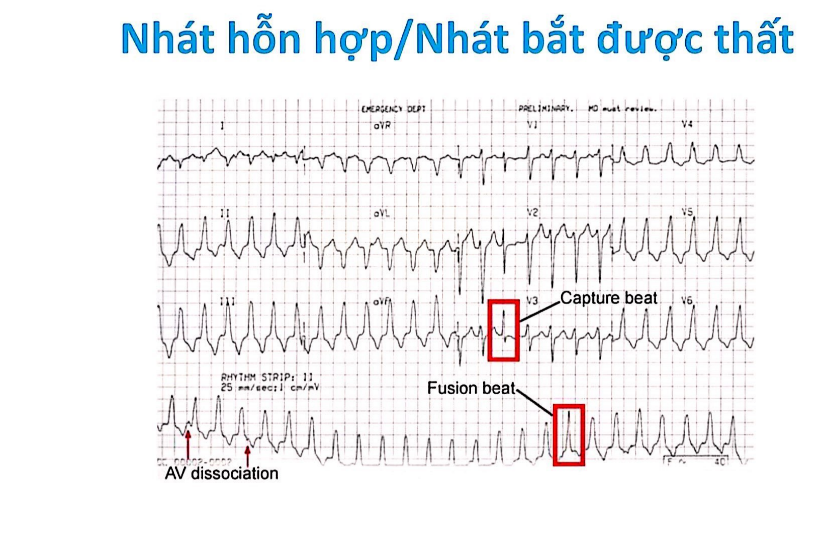
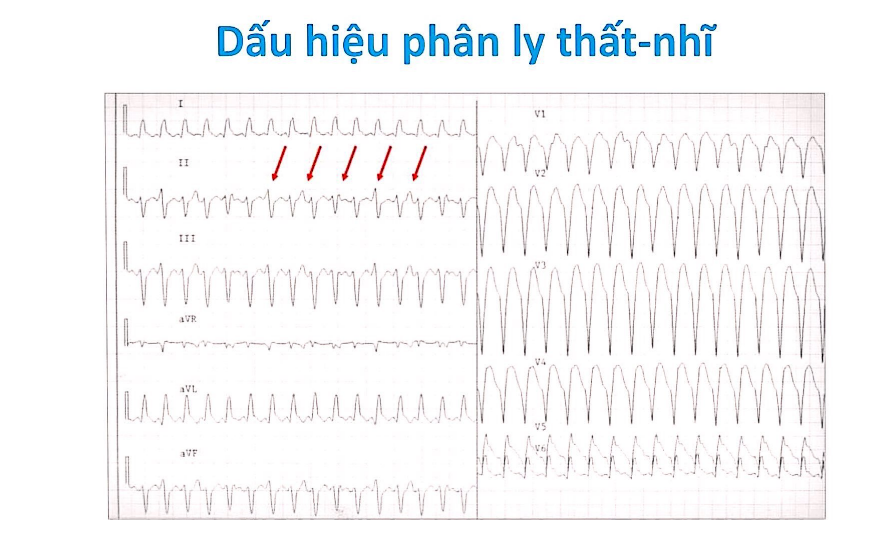
Nhát bắt được thất:Sự hiện diện của nhát bắt được thất chứng tỏ nhịp nhanh này có nguồn gốc từ thất (thường gặp ở tần số < 150 lần/phút, ~ 10%) → QRS thường mảnh hơn so với QRS của nhịp nhanh thất.Điều kiện để xuất hiện:Tần số thất < 150 lần/phútCó phân ly nhĩ thấtKhông có dẫn truyền nhĩ thất ngược dòng vì nếu không đường dẫn truyền nhĩ thất xuôi chiều sẽ bị blockNhịp nhanh có phức bộ thất rộngTiền sử, bệnh sử cùng ECG không gắng sức phát hiện những gợi ý NMCT đang xảy ra thì chẩn đoán nhịp nhanh thất có xác xuất chính xác trên 90%.Người bệnh có nhịp nhanh do hội chứng WPW ngược chiều đều đặn thì tiêu chuẩn sau đây sẽ giúp chẩn đoán phân biệt nhịp nhanh thất và nhịp nhanh trên thất có dẫn truyền ngược hướng.TIêu chuẩn 1 của Brugada: không có chuyển đạo thành ngực nào có phức bộ RS mà chỉ có QS hoặc QR (không xét chuyển đạo ngoại biên)Tiêu chuẩn 2: Khoảng cách dài nhất RS (đầu sóng R và điểm song nhất sóng S) chuyển đạo thành ngực > 110 msTiêu chuẩn 3: nhát bắt được thất, nhát hổn hợpTiêu chuẩn 4: Hiện tượng phân ly nhĩ thất (nhiều QRS hơn P, hiếm gặp)Tiêu chuẩn 5: không có sự tương hợp ở chuyển đạo thành ngực → có thể thay thế tiêu chuẩn 1Tiêu chuẩn 6: Vector chính của nhịp nhanh chỉ hướng “vùng đất không người” -90 → -180 (trục vô định)Khi không thoả 6 tiêu chuẩn → có thể loại trừ VT, nhưng khả năng nhịp nhanh thất là thấp → tiêu chuẩn phụ:QRS > 140, trong block nhánh trái > 160msTƯơng hợp ở các chuyển đạo thành ngựcXuất hiện hình ảnh tai thỏ ở V1/V2Hinh thái block nhánh phải: ở V1 có QRS đơn hay chỉ hai pha (qR, QR, RS)Trong block nhánh trái có sóng Q ở V6Trong rung nhĩ: ngưng sau ngoại tâm thu khi kết thúc nhịp nhanh thấtTrong trường hợp các tiêu chuẩn phụ này vẫn không giúp chẩn đoán thì thực hiện thủ thuật xoa xoang cảnh để làm rõ chẩn đoán
Đại cương
-
Nhịp nhanh thất là một loạt ít nhất 4 ngoại tâm tu thất đi liền kề nhau có tần số > 100 lần/phút theo nhịp, có thể thoáng qua hoặc tồn tại kéo dài.
-
Phân loại theo thời gian:
-
Không kéo dài <30s
-
Kéo dài > 30s
-
-
Nguồn gốc: phần dưới chỗ chia đôi của bó His.
-
Đa phần là vòng vào lại nhỏ ở thất trái
-
VD: sẹo/NMCT, vòng vào lại do block nhánh/bệnh cơ tim dãn.
-
Hiếm gặp hơn là do tính tự dộng bất thường/gia tăng, lẫy cò.
-
-
Đặc trưng:
-
Gần như là dấu hiệu bệnh tim thực thể.
-
Thầy thuốc: sử dụng thuốc hoặc biện pháp điều trị làm tăng nguy cơ RLN
-
Bẩm sinh: hội chứng QT kéo dài, thất phải sinh rối loạn nhịp, hội chứng Brugada.
-
Có thể gặp ở người không có bệnh tim thực thể.
-
-
Phân loại:
-
Nhịp nhanh thất đơn hình
-
Nhịp nhanh thất đa hình
-
Nhịp nhanh thất trong thất phải sinh loạn nhịp (loạn sản thất phải)
-
Nhịp nhanh thất hai hướng
-
Nhịp thoát thất tăng tốc
-
Cuồng động thất
-
Rung thất.
-
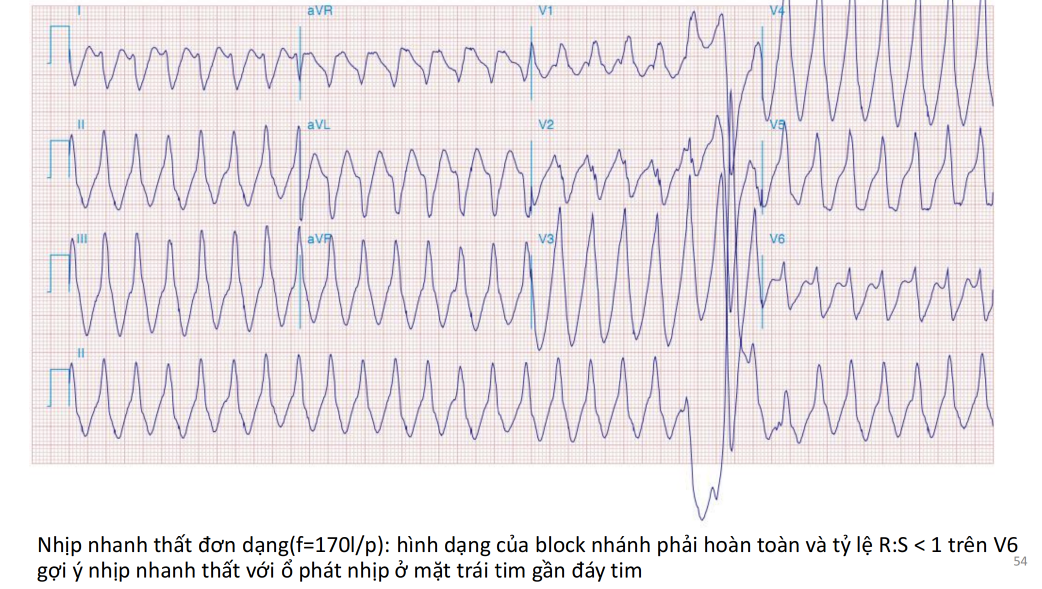
Nhịp nhanh thất đơn hình
-
Là nhịp nhanh thất thường gặp nhất trong các trường hợp nhịp nhanh thất → có tính ổn định hàng giờ và người bệnh cớ thể dung nạp tốt, có thể biến thành rung thất sau một thời gian ngắn → ==tình trạng cấp cứu==
-
Biểu hiện ECG:
-
QRS > 0,14s (3,5 ô), hình dáng giống nhau, nhịp đều.
-
Tần số 120- 250 lần/phút (+- 100 - 120 lần/phút nếu có dùng Amiodaron).
-
Phần cuối phức bộ thất chủ yếu bất tương hợp.
-
Sóng P:
-
Thường khó thấy (phân ly nhĩ thất, rung nhĩ)
-
P âm (II, III và aVF) nếu có dẫn truyền nhĩ thất còn duy trì thì nhĩ có thể được kích thích nược chiều → thủ thuật xoa xoang cảnh có thể làm biến mất sóng P âm
-
-
Có thể thấy được nhát bắt được → dấu hiệu chắc chắn của nhịp nhanh thất.
-
-
Nguyên nhân: vòng vào lại lớn ở thất xuất phát từ vùng rìa của một vùng nhồi máu, vòng vào lại do block nhánh trong bệnh cơ tim dãn.
-
Sau nhịp nhanh thất chấm dứt, hội chứng sau nhịp nhanh thường kéo dài, nghĩa là nhịp xoang sau nhịp nhanh thất những biến đổi của phần cuối phức bộ thất tồn tại kéo dài mà không tương ứng với tình trạng bệnh lý.
Important
Nhịp nhanh thất đơn hình vô căn:Điều kiện chẩn đoán: loại trừ chắc chắn một bệnh tim thực thể hay bệnh tim bẩm sinh. QRS thường ≤ 0,14s. Có hai thể phân biệt nhau.Block nhánh trái: có nguồn gốc khởi nguyên từ đường ra thất phải, tồn tại thời gian ngắn, là những cơn nhịp nhanh thất đơn hình lặp lại, kiểu các chuỗi thất thường có tần số chậm, lành tính, tái diễn. Đáp ứng với chẹn beta hoặc verapamil.Block nhánh phải: nguồn gốc từ phần sau vách của thất trái, gần như luôn kéo dài. Đáp ứng với adenosin hay verapamil
Nhịp nhanh thất đa hình
-
Được chia thành 4 phân nhóm → do phượng pháp điều trị khác nhau
-
Nhịp nhanh thất đa hình không có QT kéo dài
-
Nhịp nhanh thất đa hình với QT kéo dài mắc phải (xoắn đỉnh)
-
Nhịp nhanh thất đa hình có QT kéo dài bẩm sinh (hội chứng Romano-Ward)
-
Nhịp nhanh thất đa hình trong hội chứng Brugada
-
1. Nhịp nhanh thất đa hình không có QT kéo dài
-
Nhịp nhanh thất không ổn định, ==rất thường và nhanh chóng biến thành rung thất.==
-
Nguyên nhân luôn luôn là một bệnh tim thực thể trầm trọng có tình trạng không ổn định: HCVC, suy tim phải, nhịp nhanh thất đặc trưng trong hồi sức.
-
Thường phát hiện trên monitor vì tồn tại ngắn và đe doạ tính mạng.
-
Dấu hiệu ECG:
-
Hình thái QRS thay đổi ít nhất ở một chuyển đạo trong vòng vài giây
-
Khoảng QTc bình thường
-
Khởi đầu nhịp nhanh thất thường do hiện tượng R trên T, không có hiện tượng dài - ngắn.
-
Thoái biến sớm thành rung thất.
-
-
Điều trị (sách điện tâm đồ):
-
Sốc điện chuyển nhịp, chẹn beta, thuốc chống loạn nhịp, tối ưu hoá huyết động, điều trị nguyên nhân (VD: can thiệt mạch vành qua da)
-
Tiên lượng dè dặt.
-
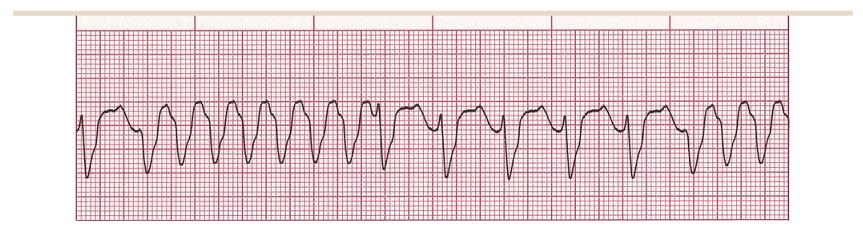
2. Nhịp nhanh thất đa hình có QT kéo dài mắc phải (xoắn đỉnh)
-
Thể đặc biệt không kéo dài, thường gặp của nhịp nhanh tất đa hình (150-300 lần/phút), ==thường chấm dứt tự phát hoặc thoái biến thành rung thất==. (phụ nữ chiếm 70%).
-
Nguyên nhân:
-
Thường gặp: do thuốc kéo dài QT (chinidin, dissopyramid, amiodaron, thuốc chống trầm cảm, ferfenadin (kháng H), phenothiazine, macrolide, chẹn serotonin, probucol,…
-
Nguy cơ tăng cao trong trường hợp hạ Kali máu, hạ Magne máu.
-
-
==Biểu hiện ECG:==
-
“vector chính xoắn ốc xung quanh đường đẳng điện” - kích thước vector chính tăng giảm theo chu kỳ.
-
Nhịp cơ bản ECG chậm: nhịp xoang, block nhĩ thất độ III, nhịp thay thế.
-
Thường khởi đầu bằng hiện tượng dài - ngắn, theo sau 1 khoảng RR dài là một nhát bóp bình thường hoặc nhát thay thế, sau đó là xoắn đỉnh xuất hiện do một ngoại tâm thu rơi trên sóng T hoặc U
Hầu hết xoắn đỉnh có biểu hiện kéo dài đoạn QT trước đó, nhịp cơ sở bị rối loạn (QT dài ra, sóng U lớn), thường bắt đầu bằng một NTT/T, tiếp đó xuất hiện 1 loạt QRS từ 3 bộ trở lên, tần số 200 - 250 lần/phút, nối tiếp nhau với hình dạng và biên độ thay đổi chung quanh đường đẳng điện.
-
-
==Điều trị xoắn đỉnh kéo dài, nguy cơ khởi phát rung thất:==
-
Ép tim ngoài lồng ngực
-
Loại trừ nguyên nhân khởi phát, ngừng thuốc gây rối loạn nhịp
-
Magnesium sulfate: truyền tĩnh mạch liều bolus 2g sau đó dùng liều lặp lại hoặc truyền.
-
Sốc điện chuyển nhịp nếu cần: sốc điện không đồng bộ, nên sốc năng lượng cao, tránh sốc nhiều lần.
-
Đặt MTN tạm thời → vĩnh viễn nếu có nguyên nhân do nhịp chậm hoặc HC QT kéo dài
-
Nâng cao nồng độ Kali máu
-
Tránh nhịp chậm, kích thích thất > 80 lần/phút
-
Điều trị bằng nhóm I có thể nguy hiểm cho người bệnh
-
Tiên lượng tốt nếu loại trừ được các nguyên nhân khởi phát.
-
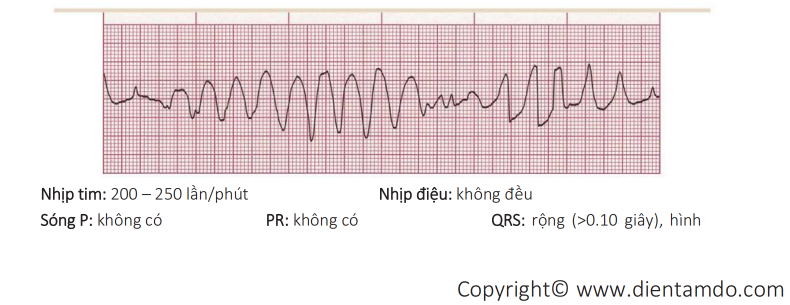
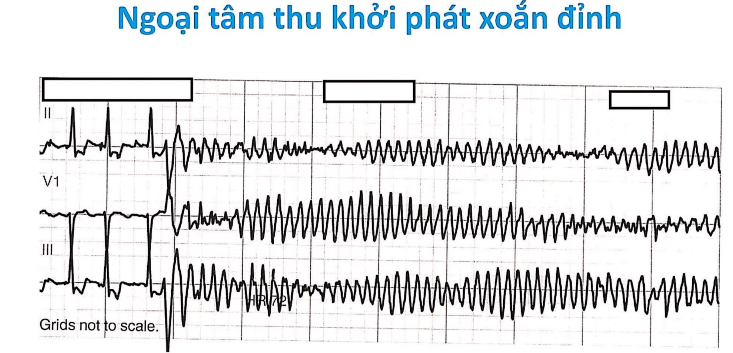
3. Nhịp nhanh thất với QT kéo dài bẩm sinh
- Loại nhịp nhanh này cự kỳ hiếm gặp.
==4. Nhịp nhanh thất đa hình trong hội chứng Brugada==
-
Biểu hiện ECG:
-
Hình ảnh ==block nhánh phải và điểm J cao hơn ở V1/V2 kèm theo ST chênh lên== hình yên ngựa hoặc đi xuống → hội chứng Brugada.
-
Rối loạn nhịp: nhịp nhanh thất, tần số cao đa hình với nguy cơ thoái biến thành rung thất. Sau nhịp nhanh thất đoạn ST trở về bình thường
-
Test 1mg ajmalin/kg tiêm TM, ở bệnh nhân trẻ có cơn ngất phải hồi sức mà không có gnuyeen nhân rõ rệt.
-
-
Điều trị: đặt máy tạo nhịp, máy phá rung ICD.
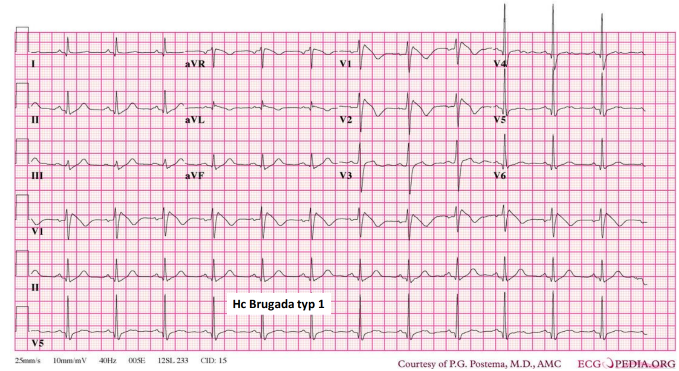
Nhịp nhanh thất trong thất phải sinh loạn nhịp
-
Hình ảnh bệnh lý hiếm gặp, bắt đầu ngay từ lứa tuổi thanh thiếu niên với quá trình thoái hoá tuần tiến mô liên kết của thất phải và giảm phân suất tống máu thất phải
-
Ở người bệnh trẻ có nhịp nhanh thất không rõ nguyên nhân có khả năng do thất phải sinh loạn nhịp thì trong quá trình thống tim, luôn luôn nên chụp mạch, ngoài ra có thể thcujw hiện siêu âm MRI thất phải.
-
Chẩn đoán Loạn sản thất phải:

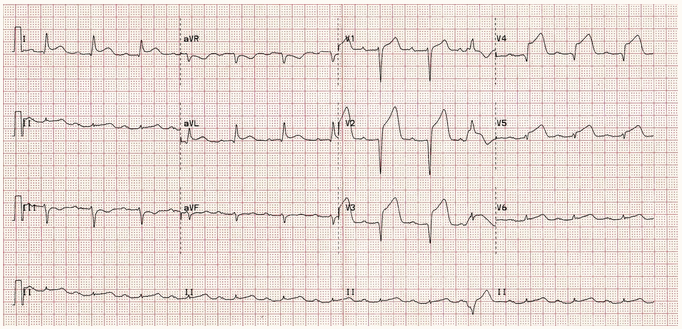
Cơn kịch phát của nhịp nhanh thất với một hình thái LBBB (tức là VT thất phải)
-
ECG VT:
-
Nhịp nhanh thất giống như block nhánh trái, đơn hình
-
Khởi nguyên của nhịp nhanh thất ở thất phải nên vector chính hướng xuống hoặc lên trên
-
Khi không có block nhánh phaiwr thì có thể có hình ảnh ảnh T âm cân xướng V2-V4
-
Dấu hiệu đặc trưng nhưng không phải thường xuyên: sóng r’ ở V1 khi QRS > 0,11s (sóng epsilon hay điện thể muộn của thất phải)
-
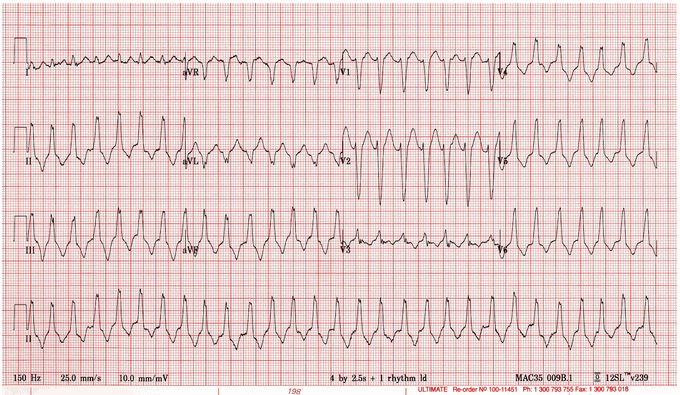
Nhịp nhanh thất hai hướng
-
Nhịp nhanh thất hiếm gặp nhưng quan trọng trên lâm sàng với biểu hiện các phức bộ QRS có hình block nhánh có hướng đối nhau xen kẽ. Thường gặp lớn tuổi hoặc quá liều digitalis.
-
Biểu hiện ECG:
-
Nhịp nhanh với các phức bộ QRS có dạng block, các chuyển đạo ngoại biên thì thường xuyên có dạng so le điện học
-
Các chuyển đạo thành ngực có hình ảnh block nhánh phải.
-
Có thể chẩn đoán ngay khi thấy hình ảnh điển hình
-
Tần số thất 100-180 lần/phút. QRS < 0,16s
-
Đa phần tồn tại trong thời gian ngắn
-
Có thể kết hợp với các rối loạn nhịp khác gây nên do digitalis như nhịp nhanh nhĩ
-
-
Nguyên nhân: nguyên nhânh chính là quá liều digitalis trên một cơ tim đã có sẵn tổn thương
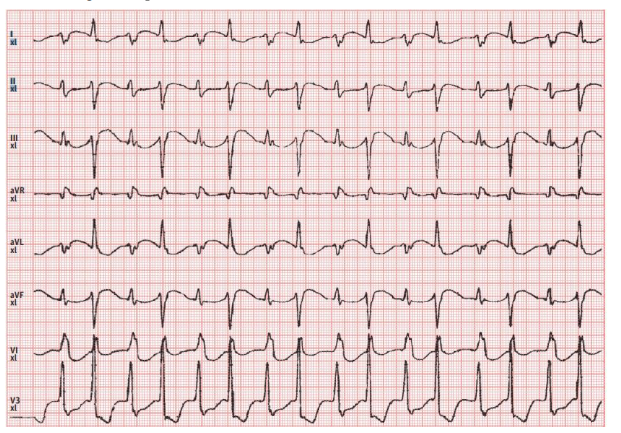
Nhịp thoát thất tăng tốc:
-
Nhịp thoát thất tăng tốc là một rối loạn nhịp do tăng tần số của chủ nhịp thất. Đây là rối loạn nhịp đặc trưng của quá trình tái tưới máu.
-
Biểu hiện trên ECG:
-
Nhịp thất lạc chỗ > 3 phức bộ QRS, tần số 40-100(120)
-
Bắt đầu bằng một khoản g nối dài và kết thúc bằng sự mất tần số thất lạc chỗ hoặc do tăng tần số nhĩ
-
Thường dễ thấy phân ly nhĩ thất
-
Hình thái nhánh, nhát kết hợp, nhát bắt được thất
-
Hiếm khi kéo dài, thường tự kết thúc
-
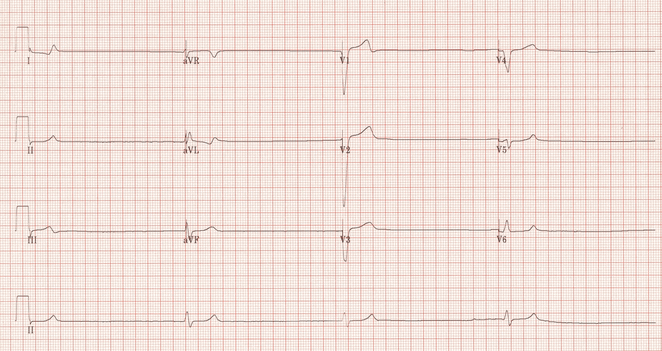
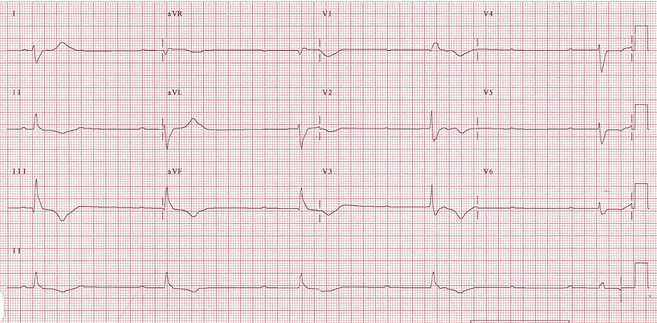
Cuồng động thất
-
Biểu hiện ECG:
-
Các phức bộ QRS đều, hình cây ghim tóc có biên độ lớn
-
Tần số 200-300 lần/phút
-
Không có đường đẳng điện
-
KHông có dao động điện học trước và sau
-
-
Nguyên nhân: giống với nhịp nhanh thất, đa phần bắt đầu bằng ngoại tâm thu
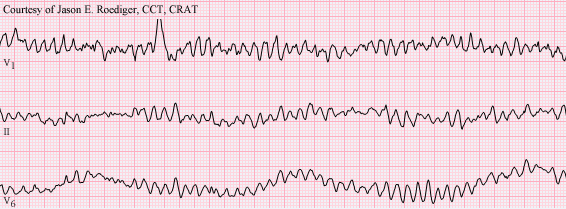
Rung thất
-
Biểu hiện ECG:
-
Dao động hình sóng và răng cưa, không đều, có độ cao thaqy đổi và có thể to nhỏ không đều
-
Tần số > 400 lần/phút
-
Không thể nhận thấy bất kỳ một QRS nào hoặc một hoạt động điện học nào có thể gọi tên được
-
Xuất phát từ cuồng động tất, nhịp nhanh thất hoặc trực tiếp sau ngoại tâm thu thất ở pha dễ kích thích
-
Cực kỳ hiếm gặp trường hợp rung thất chấm dứt tự phát. Trên thực tế thì rung thất chỉ có thể kiểm soát được bằng khử rung.
-
-
Gặp trong:
-
Bệnh tim thực thể nặng
-
Hội chứng QT kéo dài, hội chứng Brugada
-
Mất cân bằng điện giải, ngộ độc, điện giật
-
-
Điều trị: khử rung, hồi sức