I. Chẩn đoán
1. Nhịp chậm xoang
-
Định nghĩa: nhịp chậm xoang là khi nút xoang phát nhịp với tần sốc < 60 lần/phút. Sóng P có đặc điểm bình thường (sóng P dương ở DII, DIII, aVF và âm ở aVR, đi theo là QRS, khoảng PR < 0,2)
-
Bệnh cảnh lâm sàng: BN thường dung nạp tốt ít có biểu hiện lâm sàng. Thường gặp trong pha sớm cấp của NMCT, tăng trương lực phó giao cảm → biểu hiện có thể: mệt, đau thắt ngực, ngất.
-
Nguyên nhân:
-
Sinh lý: vận động viên, khi ngủ, khi nghỉ ngơi
-
Cường phó giao cảm: buồn nôn, nôn, hội chứng quá nhạy cảm xoang cảnh
-
Bệnh mạch vành
-
Suy giáp
-
Tăng áp lực nội sọ
-
Thuốc: chẹn beta giao cảm, chẹn non-DHP, morpin, amiodaron,…
-
2. Hội chứng suy nút xoang.
-
Định nghĩa: nút xoang không đủ khả năng để đáp ứng nhu cầu tạo nhịp thích hợp cho nhu cầu cơ thể.
-
Biểu hiện ECG: nhịp chậm, ngưng xoang, hội chứng nhịp nhanh - nhịp chậm, các khoảng nhịp thoát bộ nối
-
f < 60
-
Ngưng xoang > 3s
-
Hình ảnh nhịp nhanh xen kẽ nhịp chậm → đặc trưng trong suy nút xoang
-
-
Bệnh cảnh lâm sàng: ngất, xỉu, choáng váng, chóng mặt, khó thở, cơn hồi hộp đánh trống ngực xen kẽ những khoảng nhịp chậm
-
Nguyên nhân: bệnh lý thoái hoá nút xoang, bệnh động mạch vành, tăng huyết áp, thuốc (chẹn beta giao cảm, chẹn kênh canxin non DHP, digoxin, nhóm IA, IC, III, rối loạn điện giải, hạ thân nhiệt, sốc nhiễm trùng.
2.1 Block xoang nhĩ:
-
ECG: một khoảng ngừng mất sóng P và QRS với khoảng thời gian là bội số của một chu kỳ bình thường.
-
Xung động từ nút xoang block hoàn toàn hay không hoàn toàn, xác định bởi những khoảng PP.
-
Độ I: không có ý nghĩa lâm sàng
-
Độ II:
-
Mobitz1: Thời gian dẫn truyền từ nút xoang đến nhĩ dài dần và bị ngưng, sau đó lặp lại chu kỳ tiếp. ==ECG: khoảng PP dài dần và mất PQRS==
-
Mobitz 2: thời gian dẫn truyền không thay đổi, ==đột ngột mất 1 PQRS, khoảng nghỉ gấp đôi PP bình thường==
Phân biệt với ngưng xoang (khoảng nghỉ không phải bội số của PP)
-
-
-
Điều trị:
-
Nhịp chậm không triệu chứng không cần điều trị
-
Nhịp chậm có triệu chứng nên tìm nguyên nhân, kết hợp dùng thuốc và xem đáp ứng
-
Dùng thuốc chống loạn nhịp để ngừa cơn nhịp nhanh và kiểm soát tần số thất
-
Xem xét chỉ định đặt máy tạo nhịp tạm thời hay vĩnh viễn nếu nhịp quá chậm và đáp ứng với thuốc thấp
-
Điều trị bằng thuốc: Atropin, Isopreterenol, Dopamin, Salbutamol, Theophylin.
-
2.2 Ngừng xoang
- Nút xoang ngừng hoạt động, biểu hiện bằng 1 khoảng ngừng tim dài, thời gian không là bội số của một chu kỳ bình thường. Sau một khoảng thời gian ngưng thường là xuất hiện những đoạn thoát như nhịp thoát bộ nối, nhịp nhĩ và nhịp thoát thất.
2.3. Nhịp thoát
-
Khi nút xoang bị suy yếu, giảm khả năng phát nhịp sẽ có những nhịp thoát ra từ dưới nút xoang như nhịp nhĩ, nhịp bộ nối, nhịp thất thay thế chủ nhịp cho nút xoang.
-
ECG:
-
Tần số nhịp bộ nối dao động là 40-60 lần/phút
-
QRS thanh mảnh không có block các phân nhanh kèm theo
-
Sóng P’ âm ở DII, DIII, aVF đi ngay sau QRS, hoặc không có sóng P do ẩn vào QRS.
-
Trong trường hợp nút xoang suy yếu và mất chức năng chủ nhịp, có thể biểu hiện bằng các cơn rung nhĩ hay cuồng nhĩ mạn tính
-
-
Điều trị: thường không điều trị nhịp thoát
2.4. Hội chứng nhịp nhanh chậm
- Khi các nhịp thoát bộ nối có thể tiến triển thành các loạn nhịp khác như cơn nhanh nhĩ, cuồng nhĩ hay rung nhĩ.
- Hình ảnh ECG 24 giờ có thể thấy hình ảnh những đoạn nhịp nhanh khi kết thúc sẽ có biểu hiện nhịp chậm xoang, nhịp bộ nối, ngưng xoang.
3. Rối loạn dẫn truyền nhĩ thất
-
Định nghĩa: block nhĩ thất là tình trạng tổn thương ở vị trí nút nhĩ thất, làm chậm trễ, không thể dẫn truyền xung động từ nhĩ xuống thất.
-
Phân loại: block AV độ I, độ II, độ III
-
Bệnh cảnh lâm sàng:
-
AVB I: thường không có triệu chứng cơ năng
-
AVB II cũng không có triệu chứng, trừ trường hợp block độ 2 tiến triển thành block AV độ 3
-
AVB III có triệu chứng như ngất, xỉu, choáng váng, chóng mặt,…
-
-
Nguyên nhân: bệnh động mạch vành, bệnh van tim, bệnh cơ tim, viêm cơ tim cấp, viêm cơ tim cấp, nhiễm khuẩn cấp, tăng kali máu, tăng magie máu, thoái hoá dẫn truyền nhĩ thất, thuốc (chẹn giao cảm, digoxin)
-
==Điều trị:==
-
Block AV độ II Mobit1: thường lành tính, nếu có triệu chứng thì:
-
Atropin (0,5mg IV/2phut → tối đa 0,04 mg/kg)
-
Máy tạo nhịp
-
-
Block AV độ II Mobit 2:
-
Không ổn định huyết động: đầu tay bằng máy tạo nhịp tạm thời → vĩnh viễn nếu cần
-
Atropin thường không hiệu quả đôi khi có hại
-
-
Block AV độ 3:
-
Điều trị nguyên nhân
-
Atropin nếu AV liên quan đến hoạt động quá mức phó giao.
-
Đặt máy tạo nhịp tạm thời hay vĩnh viện
-
-
4. Block dẫn truyền trong thất
4.1. Block 1 nhánh
-
==Block nhánh phải:==
-
Nguyên nhân: phì đại thất phải, tăng gánh thất phải đột ngột như thuyên tắc phổi cấp, bệnh tim thiếu máu cục bộ,…
-
ECG:
-
QRS dãn rộng > 0,12 giây → block nhánh trái hoàn toàn, ngược lại thì 1 phần
-
V1: phức bộ QRS có dạng rSR’ hoặc rR’
-
V5, V6, DI, aVL: phức bộ có sóng S rộng có dạng qRS hoặc RS hoặc rS và có móc
-
Đoạn ST-T chênh trái chiều với QRS
-
-
-
==Block nhánh trái:==
-
Nguyên nhân: ít gặp ở người bình thường, thường có bệnh lý hệ dẫn truyền, dấu hiệu của thiếu máu cục bộ, nhồi máu cơ tim cấp, viêm cơ tim, bệnh lý thoái hoá nguyên phát của hệ dẫn truyền, bệnh lý thâm nhiễm, phì đại thất trái,…
-
ECG:
-
QRS dãn rộng > 0,12 giây → block nhánh trái hoàn toàn, ngược lại thì 1 phần
-
V1: QS hoặc không có sóng r
-
V6 sóng R dãn rộng, có dạng rR’ hoặc RR’, mất sóng q
-
DI, aVL: sóng R dãn rộng và lớn, có móc
-
Sóng T ngược chiều QRS
-
Phức bộ QRS trong block nhánh trái thường rộng hơn block nhánh phải
-
-
==Block phân nhánh trái sau:==
-
Chi phối phần thành sau bên thất trái, là một nhánh ngắn, sợi mảnh nhưng rộng và được nuôi bởi nhánh của động mạch vành phải và trái, do đó ít bị ảnh hưởng hơn phân nhánh trái trước.
-
ECG:
-
Trục lệch phải > + 110 độ
-
DI, aVL: r nhỏ, sóng S lớn (âm)
-
DIII: sóng R cao (dương)
-
-
-
-
==Block phân nhánh trái trước:==
-
Chi phối phần bên thất trái, cấp máu bởi động mạch liên thất trước → dễ bị ảnh hưởng trong bệnh lý hơn phân nhánh trái sau
-
Nguyên nhân: thiếu máu cơ tim, nhồi máu cơ tim cấp, tăng huyết áp,..
-
ECG:
-
Trục lệch trái > -45 độ
-
DI, aVL: QRS có dạng qR (dương)
-
DII, DIII, aVF: phức bộ QRS dạng rS (âm)
-
Phức bộ QRS ≤ 0,12s
-
-
4.2 Block 2 nhánh
- Block nhánh phải kèm block phân nhánh trái trước: ECG block nhánh phải kèm trục lệch trái > -45 độ
- Block nhánh phải kèm block nhánh trái sau: block nhánh phải kèm trục lệch phải > + 110 độ
4.3. Block 3 nhánh

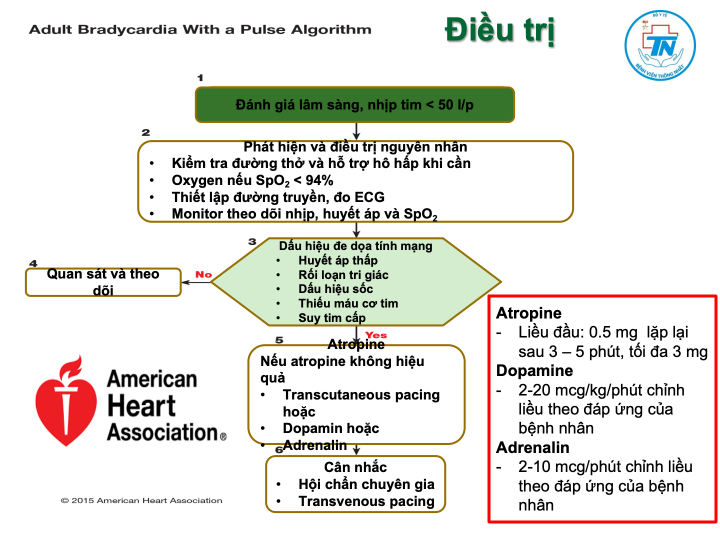
Tiếp cận điều trị
Important
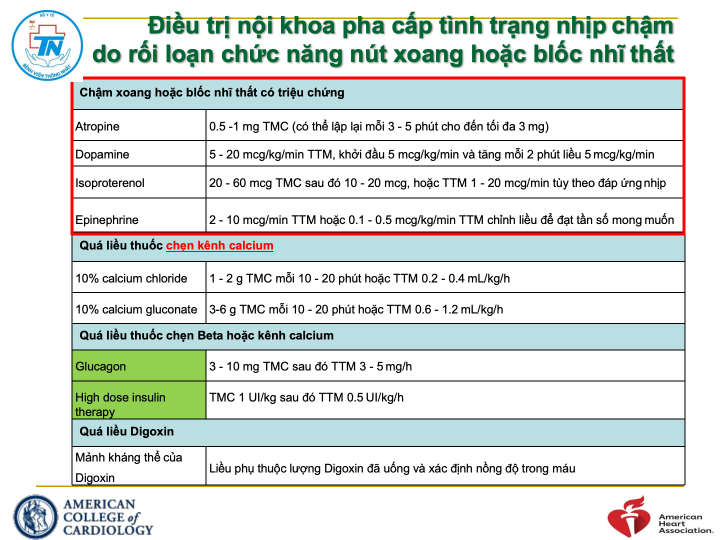
Thuốc điều trị nhịp chậm:Atropin:Là thuốc ưu tiên hàng đầu trong cấp cứu nhịp chậm Liều: 0,5 mg mỗi 3-5 phút, tối đa 3 mgKhởi phát tác dụng: 1 phút, thời gian tác dụng 30-60 phútDopamin: khi không ứng với Atropin, đặc biệt có kèm huyết áp tụt, liều 2-20 mcg/kg/phútAdrenalin: khi không đáp ứng với Atropin, đặc biệt có kèm tụt huyết áp, liều 2-10 mcg/kg/phút.
Important
Chỉ định đặt máy tạo nhịp: coi file đính kèm